Ver fallo del jurado en https://gomeres.fundacionindex.com/?p=985
Relato premiado
“Al intimar”, por José Manuel Gómez Vega (Torrejón de Ardoz, Madrid)
«I’m just a nurse. I just make the difference between life and death». Suzanne Gordon
Te sentiste poseída por un odio visceral, tribal, cada una de tus células gritaba venganza. Nadie sospecharía nada, bastaría una almohada.
Era un viejo de ojos brillantes y gesto adusto. Una compañera te había dicho que fue rentista, «de los que viven del cuento». Acomodaste su almohada y quisiste leer unas gracias en el leve estiramiento de sus agrietados labios. Al cabo de unos días ya te habías acostumbrado a tu primer trabajo. También a su mirada. Nunca recibía visitas.
Apreciabas que cerrase los ojos cuando, con la ayuda de un colega, lo lavabas, que no te mirase mientras recorrías su piel de odre con una toalla húmeda. Parecía que tuviese los huesos pegados a la piel. No obstante, debía de haber sido un hombre fuerte, uno de esos morenos de ojos claros penetrantes. Tu colega debió notar un esmero especial, porque al terminar te aconsejó que no te encariñaras, «estos no duran mucho» dijo, y tú te sobresaltaste al pensar que el viejo lo hubiese podido escuchar. Regresaste para cubrirlo y componerle el embozo, dejando sus brazos por fuera, como a él le gustaba, y sentiste el roce áspero de su mano sobre la tuya. Seguramente quiso decir que ya lo sabía.
Desde entonces le permitías rechazar el puré o el yogurt. Pensabas que bastante tenía el pobre con morirse como para incordiarlo con la comida. En su taquilla apenas había nada: un elegante traje de alpaca, un par de libros en alemán, una caja de puros… Te giraste con la caja en las manos para amonestarlo con una sonrisa cómplice y él comenzó a gemir con ambas manos extendidas hacia ti. Al abrirla descubriste que contenía fotografías, todas en blanco y negro.
Así comenzó una agradable rutina, tú te sentabas sobre la cama, con las caderas próximas a sus costillas, y empezabas a mostrarle las fotografías. El viejo balbuceaba, trataba de explicarse. A veces se le escapaba una lágrima, otras una sonrisa. Eran fotos de ciudades irreconocibles, quizá centroeuropeas. En algunas, las menos, aparecían personas posando solemnemente. Se emocionaba tanto que apenas podíais ver unas pocas; no obstante, todos los días se revolvía incómodo hasta que te sentabas junto a él con la caja de puros. Sospechaste que al viejo seguían gustándole las mujeres, porque su mano derecha cada vez se posaba con menor disimulo sobre tus caderas o muslo. No querías pensar que esa fuese su intención, aunque tampoco te hubiese importado saber que con esos leves roces le proporcionabas un pequeño alivio a su sufrimiento.
Una tarde, tras la cuarta o quinta fotografía, apareció el primer uniforme. Sin atender a sus gesticulaciones, comenzaste a pasar las fotos sin mostrárselas. No te fue difícil reconocerlo; efectivamente, había sido un hombre atractivo, pero también un oficial de las SS. Apartaste su garra de tu muslo, te pusiste en pie y lo contemplaste con profundo desprecio. Sin duda ignoraba que eras descendiente de judíos exilados, que tus abuelos desaparecieron en un campo de exterminio de Polonia.
Pasaste esa noche en vilo.
El viejo lo supo, lo adivinó en tu mirada. Contemplaste sus ojos despavoridos y colocaste la almohada… bajo su espalda. ¿Qué había sido de tu odio? Nada, se evaporó en un vacío abisal. Al intimar con la muerte sentiste un asombro inmenso, una orfandad radical, una soledad infinita que ya no te abandonaría nunca. Un instante después comenzó su agonía, la del cuerpo.
Accésit
“La mejor enfermera”, por Paula García Quirós (Cúllar Vega, Granada).
Tengo una teoría. Todas las profesiones tienen un olor. La mía huele a sonrisas. Mucha gente dice que mi profesión huele a hospital, a anestesia, a suero, yo, a pesar de todo eso sigo firme en mi idea de que huele a sonrisas. Soy la calma antes de una operación, soy la mirada cómplice tras las malas noticias, soy madre e hija, soy la confidente e incluso la consejera, soy un “no va a doler nada, lo prometo”, en resumen, soy enfermera.
El día que conocí a Arón era lunes. Llovía y hacía sol por lo que el arcoíris era grande y nítido. Había ajetreo en el hospital y como casi siempre cada uno intentaba hacer su trabajo de la manera más eficaz posible. De repente oí una voz que venía de la habitación 125.
-Rojo, naranja, amarillo, verde, azul, añil y violeta. Rojo, naranja, amarillo, verde, azul, añil y violeta. Rojo, naranja, amarillo, verde, azul, añil y violeta. Rojo, naranja, amarillo, verde, azul, añil y violeta…
Cuando entré había un niño sentado en la cama. Tendría unos ocho años y la sonrisa más brillante que había visto nunca. Sus ojos brillaban tanto que le daban color y brillo a toda su cara, una cara marcada por los tratamientos y las operaciones.
-¿El arcoíris se puede tocar?- me preguntó.
– No se puede tocar, cariño. ¿Cómo te llamas?
-Me llamo Arón y tengo ocho años casi nueve y mis padres dicen que estoy aquí porque tengo que estar, pero yo quiero tocar el arcoíris.
Hablamos durante media hora y seguí trabajando. Miré su historial cuando tuve un rato. Arón, ocho años (casi nueve), leucemia desde hacía dos años, necesitaba un trasplante para sobrevivir.
Al día siguiente volví a hablar con Arón, y así todos los días hasta que Arón cumplió nueve años. Ese día le montamos una fiesta en su habitación y la llenamos de arcoíris, de tartas, de cupcakes y de batidos de chocolate. Cuando todo el mundo se fue, me quedé con él.
-¿Sabes qué? De mayor quiero ser trabajar en lo que tú.
-¿Quieres ser enfermero? ¿Por qué?
-Porque no me gusta el olor a fuego de los bomberos, ni el olor a luna de los astronautas, ni el olor a tiza de los profesores, me gusta el olor a sonrisas.
-¿Los enfermeros olemos a sonrisas?
Y no hizo falta respuesta, Arón sonrió de una manera que iluminó la habitación.
Las semanas siguientes fueron duras, Arón estaba débil y cada día más grave. Su trasplante no llegaba y su sonrisa iba perdiendo luz. Decidí que había que hacer algo y hablé con sus padres y pusimos en marcha toda una campaña para conseguir esa donación. “No dejes que se apague el arcoíris”. Dimos charlas para concienciar de la importancia de las donaciones de médula e incluso Arón fue participante en algunas de ellas. Muchas personas se hicieron la prueba pero no encontrábamos a la persona compatible. Estuvimos un mes con la campaña y cuando creíamos que no encontraríamos apareció la persona compatible.
Cuando Arón recuperó su sonrisa (una incluso más bonita, más brillante y más grande) ya tenía nueve años casi diez. Era miércoles y llovía y hacía sol, y el arcoíris volvió a salir brillante y nítido.
Y eso es lo bonito de ser lo que yo soy y de hacer lo que yo hago. Que por mucha lluvia que haya, los enfermeros somos sol, y podemos convertir a nuestros pacientes en arcoíris.
Mención especial del jurado
“Sonreír, amar y seguir”, por Yolanda Sánchez Espinosa (Barcelona).
Aleeee, Alessane… creo que no me entiende, ¿en qué idioma habla?
Le explicaré que es de noche.
−Hola, es de noche, ahora no pueden venir los traductores, menos las estrellas y los ángeles de la guarda todos duermen.
Mis intentos por explicarle eran fallidos porque su cara me mostraba que no entendía nada.
−Esa app con altavoz nos ayudará a intercambiar una fluida conversación en francés.
−¿Vous devez parler ici? Habla aquí que traducirá y podrás decirme si tienes dolor.
−¿Et je peux voir les dessins? −Siiii, podrás ver dibujos.
−¡J’ai peur! −¿Por qué tienes miedo?
−Je suis seul – no estás solo, me quedaré contigo, seré tu ángel de la guarda ¿te parece bien? Asintió con la cabeza afirmativo y parecía conformarse con poco.
−¿Donne-moi ta main pour sommeil? te daré la mano para dormir.
Parecía que poco a poco nos ganábamos la confianza y era importante, desaparecían los miedos y el confort le permitía descansar, era mi objetivo y lo estaba consiguiendo, casi tenía yo más ganas que su mano se entrelazara con mis dedos.
−Ale, somos un equipo y tenemos que chocar los cinco… Give me the five! Hacíamos un choque cómplice a lo rapero a modo protocolo con un guiño de ojo extra, me costó que entendiera la palmada y el golpe de nudillos que era a modo colegas cariñoso, pero luego ya formaba parte del ritual nocturno.
No entendía la cultura y no entendía por qué lo habían sacado de allí y estaba encerrado.
−Ale, puedes pedirme lo que tú quieras, puedo concederte el deseo especial de las dos de la madrugada.
−Yo solo deseo estar con mis amigos en la playa.
−Ale, voy a compartir un secreto, has de cerrar los ojos…
Ilusionado, entretenido y esperando con una sonrisa pícara, me daba tiempo a colocar mi Ipad con fotos de Costa improvisado con su canción “papatoui”.
Un, dos, tres… YA… puedes abrirlos.
Sus enormes ojos se inundaban de lágrimas, lloraba de felicidad y nostalgia, justo en ese momento era consciente que con poco se podía hacer feliz a un niño.
−Ale, ¡mira! somos un equipo, y ves que ella lleva un fonendo colgado, ella es la jefa, es como el árbitro en un partido de fútbol.
Pasamos de las lágrimas a las risas y en eso consistía cada noche, cuidarlo y encontrar el confort, concederle un deseo en el que trasladarnos a un lugar especial nos proporcionara felicidad, unas noches nos íbamos a la playa, otras cogíamos cocos, era difícil a veces intentar que el suero que colgaba no se cayera de verdad.
Poco a poco nos costaba más coger los cocos y el dolor era inaguantable y aquella noche ya no pude disfrutar más de esos enormes ojos y de la sonrisa pícara magnificada por sus rasgos, esa máquina respiraba por él y todos esos tubos eran para curarlo.
Recibí la llamada de la adjunta de la guardia de esa noche…
− Yolanda, has de cursar analítica completa, está sangrando mucho, pasaremos un concentrado y volumen.
Fue entonces cuando mis ojos se inundaban de lágrimas, Costa de Marfil no te iba a ver crecer, las olas ya no podrían acariciar tu oscura piel.
Podía llorar porque se había ido, podía sonreír porque ha vivido, podía cerrar los ojos y rezar para que volviera, mi corazón podía estar vacío porque no lo habíamos conseguido o lleno del amor que compartimos, puedo llorar y cerrar mi mente, pero puedo hacer lo que a ti te gustaría: sonreír, abrir los ojos, amar y seguir.
Mención especial del jurado
“Sí quiero”, por Ester Fernández Morell (Dilar, Granada).
Los niños tienen una capacidad innata; son desde el momento en el que nacen arquitectos, payasos, psicólogos, enfermeros, ángeles… saben adaptar cada capacidad a su momento y cuando crees que como enfermera lo tienes todo controlado, te mandan ese mensaje que llevan tiempo intentando descifrar y que al fin consiguen descubrir.
Estudiando en la Escuela de Enfermería nos hablaban a menudo de la famosa “empatía”; pero esa definición ̶̶ “Identificación mental y afectiva de un sujeto con el estado de ánimo de otro” ̶ no consigue abarcar lo que la palabra en si quiere expresar.
Aquella cualidad que debía acompañarnos durante toda nuestra trayectoria profesional (no de la mano ni junto a nosotros, sino en nuestras manos, dentro de nosotros) parecía entonces algo inabarcable, algo que yo como enfermera distaba mucho de conseguir. Sin embargo, cuando tienes a la persona ahí delante, sufriendo… puedes ser dos cosas: un humano que también sufre y quiere comprender, o un ser inhumano que cumple su trabajo pero considera que acercarse emocionalmente al otro va más allá de sus obligaciones. Hasta ahora creo no haber sido transmutada.
Fue una niña quien me enseñó, sin querer, que con ellos no pueden marcarse barreras porque si haces tu trabajo con alma y ternura, los niños, simplemente, las derriban. Cuando la conocí era una niña débil pero con el fuerte carácter que le había impuesto una enfermedad crónica y una familia difícil. Cada analítica era un grito de guerra, cada aerosol una lucha, y cada intento de “empatizar” un insulto hacia cualquiera que hiciera acto de presencia en su habitación. Pero no puedo juzgar el sufrimiento de una niña de 8 años con una mala evolución de la enfermedad, su eterna compañera.
Durante algo más de un año fuimos encontrándonos en los diferentes servicios del hospital. Y, esta vez, la barrera no solo la marqué yo. Fue ella la primera que la edificó, con su carácter, y la que más tarde la derribó cuando yo ya había construido la mía.
Llevaba un mes en la Unidad de Cuidados Intensivos por un deterioro rápido, progresivo y claro, que abrazaba muy levemente la esperanza. Tras tranquilizarla después de uno de sus arranques de ira, mientras ella luchaba por respirar y relajarse y yo acariciaba su mano, me miró, se retiró suavemente la mascarilla y me dijo: “Ester, he estado pensando… ¿quieres ser mi hermana mayor?”.
Una pregunta tan clara, tan franca, que derribó esa pequeña hilera de ladrillos que todavía podía quedar y me hizo ver que era así como yo quería seguir trabajando, que la mejor enfermera no se rige por el número de personas que has salvado sino por aquellas que te han salvado a ti.
Mención especial del jurado
“Teresa”, por Inés Mª Barrio Cantalejo (Granada).
Voy de copiloto. Teresa, mi compañera, enfermera como yo, insiste en que me siente delante. Está convencida de que mi rudimentario francés es mejor que el suyo. Se ha colado en el asiento de atrás sin darme tiempo a reaccionar. El tapizado del asiento que ocupo es de pelo artificial, largo y despeinado. Debemos estar a unos cuarenta y cinco grados y, con la intensa humedad ambiental, me siento como una gamba blanca de Huelva en plena ebullición, antes de llegar a una mesa de selectos comensales.
Allá donde apoyo mi brazo se queda pegado, no solo por la humedad del entorno, sino por la composición química indefinida de la sustancia que cubre el interior del vehículo. Imperceptible a simple vista, en contacto con mi cuerpo sudoroso, se convierte en un mucílago fluido que forma frágiles hilillos cuando levanto mi brazo.
He conocido a Teresa hace dos días. Ha llegado cuando llevo siete días adaptándome al bochorno de la estación camerunesa de lluvias. Me dicen que la lluvia está acabando para dar paso a la estación seca. No sé en qué se nota: la noche pasada la fuerza del agua bramó entre los mangos de la casa de los cooperantes. Golpeó con tal brutalidad el tejado que yo no era capaz de oír la radio ni con mis auriculares encajados en el oído medio. La víspera me había caído encima un escarabajo Hércules. No me asustó el aspecto fiero del coleóptero que anuncia el fin de las lluvias. Me sobrecogió sobre todo la perspectiva de abrirme tan poco heroicamente la cabeza, cuando aún no he empezado con las proezas que pienso acometer en mi primera experiencia de cooperación.
Teresa es una cooperante experimentada. Tiene una seguridad tan grande como su humildad. Sus movimientos, como sus palabras, son lentos, cadenciosos, dejando siempre una puerta abierta a quien quiera cuestionar lo que dice o hace. Si la docilidad de la firmeza o el rigor de la mansedumbre son oxímoron, esta contradicción forma parte del encanto de Teresa. Firme, ecuánime, rigurosa, inalterable. Cuatro adjetivos que, en condiciones normales, no podrían ir en la frase que a continuación define a alguien como mansa, dócil, adaptable y conciliadora. Pero Teresa no es normal. Es extraordinaria como persona e íntegra como enfermera.
Teresa no tiene casi tiempo de conocer la misión que nos han encomendado y que vamos a desarrollar juntas los próximos meses. Yo no puedo frenar la curiosidad de asomarme al maletín que ha dejado entreabierto con la confiada despreocupación que rezuman todos sus gestos. Su tamaño nada tiene que ver con el mío, al que también llamo maletín, pero que tendría que llamar baúl. Carteles coloridos con dibujos naíf sobre lactancia materna e higiene sexual, frascos con lejía, cuentagotas, pastillas de jabón, cuadernos y rotuladores en el maletín de Teresa. Esfigmomanómetro, otoscopio, glucómetro, oftalmoscopio, fonendo y un diapasón en el mío.
Tras cinco horas en todoterreno, llegamos a la chefferie Makovika, en el corazón de la selva. Nuestras miradas se dirigen simultáneamente al grupo de mujeres que lavan platos y cacerolas en la balsa de agua turbia donde chapotean pequeños cachorros caninos. Una joven madre de turgentes pechos da un biberón a un recién nacido. Unos niños juegan con una naranja que, tras rodar por el suelo, recibe ávidos mordiscos de distintas bocas, hasta que desaparece dejando pegotes de zumo en todas las manos infantiles.
Mientras Teresa agradece al chófer sus servicios con las singulares tres aproximaciones de pecho, me hago la olvidadiza y no cojo mi maletín. Las dos miramos alejarse el coche que dentro tres meses volverá para recogernos.
Mención especial del jurado
“Ya estás aquí ya te oigo”, por Mª Luisa Ibáñez Elías (Sant Cugat del Vallés, Barcelona).
Ya estás aquí ya te oigo, el espacio se llena de paz, tranquilidad y saber hacer. El parte es intenso y curioso, vaya cosas os contáis, en la vida hubiera imaginado todo lo que se puede extraer de la vida de una persona tanto físicamente como emocionalmente con solo estar. Bueno eso es lo que me parece a mí, no solo estáis si no que veis y leéis entre líneas lo que nos afecta, lo que nos entristece, en definitiva todo aquello que no nos va bien para nuestra recuperación.
En algún momento te acercarás a mi cama, me dirás buenas noches y me preguntarás cómo he pasado todas estas horas en que tú me has perdido de vista y ahí empezaremos nuestra conversación, me dirás que mi mujer y mis hijos son encantadores, que me quieren y que solo están esperando que me recupere para poder llevarme a casa y así poder seguir con la vida que dejamos aparcada hace algún tiempo, filosofaremos sobre la enfermedad, lo injusta que es la vida a veces con algunas personas y lo poco que apreciamos todo lo que tenemos antes de perderlo, en fin, todas esas cosas que siempre decimos cuando le vemos las orejas al lobo pero nunca nos paramos a pensarlas de verdad en los momentos en que nos quejamos ante cualquier cosa que nos acontezca por nimia que sea.
Me asearás con esa delicadeza que te caracteriza, con ese mimo como si fuera algo tuyo, el masaje en las piernas y en los brazos ¿cómo está esa sonda que nos da tanto trabajo? de paso me explicarás cómo le han ido esas dichosas notas a tu hija, que tu madre se ha peleado con ella, que quiere salir el sábado y que a ti eso te apabulla, que no sabes qué tienes que hacer y todas esas cosas que al ser humano nos parecen tan y tan importantes.
Hoy a media noche después de haberme dado la vuelta y masajeado la espalda, después de ponerme la medicación, he oído cómo hablabas con tu compañera, le explicabas entre sollozos que tu marido te ha dejado hace dos meses, que no sabes nada de él, que tu hija te pregunta y no sabes qué responderle, que la hipoteca llega todos los días uno y con solo tu sueldo no puedes, y que por las noches cuando nadie te ve lloras pues no sabes dónde te has equivocado ni qué vas a hacer para salir airosa. Me he quedado de piedra, dos meses pasando por eso y sigues llegando con tu sonrisa, tu humanidad, preocupándote por todo y por todos, dando ánimos a las familias y a nosotros a fin de que entre todos podamos salir adelante. Admirable, esa es la palabra que te define, tu profesionalidad está por encima de cualquier duda, al entrar aquí dejas de lado todo lo que te inquieta y asumes el papel del que cuida, del que calma como si emocionalmente tú lo tuvieras todo cubierto, qué capacidad para separar, para seguir haciendo tu trabajo con la excelencia que os caracteriza, ya llorarás mañana con el café con leche de antes de acostarte, mientras tanto, lo importante somos nosotros, nuestro bienestar y confort.
Al despedirte hoy me has dado un apretón en el brazo y me has susurrado “suerte”, sabes que hoy me lo juego todo a una carta, no puedo expresarte todo lo que siento, solo me gustaría poderte dar las gracias por tu trato y humanidad, quizá mañana salga del coma y pueda ver tus ojos y pueda decirte que en adelante estaré yo contigo.
Mención especial del jurado
-“La mejor enfermera”, por Araceli Jiménez Lara (Churriana de la Vega, Granada).
Miedo. En su interior coexistían sus recuerdos y el monstruo que se alimentaba de ellos. Su mente se escondía, aterrorizada, ante la destrucción causada.
El alzhéimer lo estaba devorando. Desde dentro, no cesaba la lucha interna.
Estaba perdiendo todo lo que él era.
Quedando relegado a la imperfecta inexistencia.
Comenzó teniendo despistes frecuentes, imperceptibles para los demás.
Progresivamente se fueron manifestando: olvido de fechas, palabras, nombres.
No reconocerse en el espejo, saludar a un extraño reflejo.
Olvidó como sonreír, como caminar, como hablar. Retorno a la infancia.
¿Cómo vivir en estas condiciones?
Había perdido la ilusión, estaba irascible, desamparado, confundido.
El chirrido de la puerta lo liberó de sus ensoñaciones.
Había entrado una joven enfermera, que le mostraba una sonrisa resplandeciente.
Tal era el avance de la enfermedad, que sus hijos, ya que no podían responsabilizarse, recurrieron a una residencia.
Derek reconoció en aquella joven algo muy familiar.
El sonido de su voz le evocaba sensaciones del pasado, su amabilidad,
su trato tan cercano… Algo se despertaba en su interior.
Desprendía confianza, seguridad en sí misma, humildad.
La miraba con ojos extasiados, fulgurantes.
Quería que le siguiese hablando, que la melodía generada por sus cuerdas vocales pudiese despejar esa bruma oscura que ocultaba su memoria.
En Noruega estaban empezando a experimentar con la musicoterapia.
Helena, sin saberlo, estaba realizando una técnica similar con la armonía de su canto. Revisó sus constantes vitales y se despidió de él, sin esperar una respuesta a cambio.
Ella era hija de una enfermera española, que, al igual que su madre, había solicitado trabajo en Noruega para adquirir experiencia y poder desarrollar sus habilidades, adquiridas tras cuatro arduos años de carrera.
También, y no menos importante, para satisfacer un deseo oculto en lo más recóndito de su corazón, solo compartido con su madre, antes de fallecer.
Necesitaba encajar la pieza que faltaba en su vida.
Helena continuó visitando a diario a Derek, cuidándolo con infinito cariño.
Con todos los pacientes se armaba de valor y paciencia, intentaba potenciar el autocuidado (según el estadio de la enfermedad en que se encontraban), les daba conversación, los comprendía y apoyaba.
Pero con Derek era incapaz de mantener el mismo trato.
Él conseguía que se duplicasen sus cualidades.
Se sentía una ‘súper enfermera’ a su lado.
Aunque a veces la implicación sentimental la sobrepasaba.
Había crecido aceptando la ausencia de una figura paternal, siempre preguntándose cómo sería tener un padre.
Poder subirse a sus protectores hombros e imaginar que estaba más cerca de tocar el cielo. Ahora se había materializado ante sus ojos ese deseo invisible que la había acompañado siempre.
Lo más difícil para ella era no poder decirle lo feliz que la hacía aquel reencuentro.
Derek sentía, por su parte, una catarsis interna.
La visita de Helena era un bálsamo para su desolación y aislamiento. Sólo podía expresarse con sus ojos, que eran la única vía de comunicación con el exterior.
Cada vez iba a peor. Sus órganos se estaban deteriorando vertiginosamente.
Un día Helena entró a su habitación y encontró una inmaculada blancura donde antes había estado su cuerpo.
Derek había fallecido.
Sorpresa y negación, posteriormente una prolongada depresión.
Vivió el tan estudiado duelo en su propia piel.
Pasado un tiempo, decidió visitar su tumba y dejarle una gardenia blanca,
símbolo del secreto que no le había confesado. Le ayudó a aceptar su ausencia.
Tras superarlo, se prometió ser la mejor enfermera, competir consigo misma, aprender de sus pacientes. Cada enfermo necesitaba un cuidado personalizado.
Investigar sobre esta devastadora enfermedad, proyectar toda la empatía, humanidad y solidaridad que colmaban su corazón.
Mención especial del jurado
“Al límite del abismo”, por Amelia Sanz (Guadalajara).
El proponer en casa mi decisión de ser enfermera, tomó por sorpresa a toda la familia pero fue aceptada con agrado. Tan solo hubo una persona que con todo el cariño del mundo trató de disuadirme.
-Pero hija, con lo joven que eres, todo el día con enfermos. ¡Tiene que ser muy triste!- Era mi abuela. Pura generosidad, puesto que al verse mayor bien pudo pensar: -¡Qué bien ya tengo quien me cuide! Pero no… siempre mirando por el bienestar de todos cuantos la rodeaban antes que por ella misma.
No había por entonces en mi ciudad, por lo que comencé mis estudios en la capital. Y allá fui, a estudiar Enfermería. Era la primera vez que me separaba de mi familia y es cierto que confluían en mí dos sentimientos ambivalentes: las ganas de volar del nido y explorar la vida pero también el miedo a lo desconocido.
Son muchas las vivencias en esta bonita profesión que se presentan a lo largo de la vida laboral. Unas terribles, que dejan huella indeleble. Otras tan humanas que te acercan a las personas aún sin quererlo. Otras contienen su chispilla de humor. Y muchas veces son tan tiernas que se meten el corazón y allí se guardan por siempre… lo principal es saber dar ese trato profesional y humano que a nosotros nos gustaría que nos diesen estando al otro lado de la barrera.
Uno de mis primeros destinos, siendo alumna, fue la planta de pediatría y por siempre recordaré a ese chiquillo de once años, atado a la cama lleno de tubos por todas partes, pero con la sonrisa en los labios. Unos labios cianóticos por esa falta de oxígeno que apenas tenían fuerza para abrirse a la hora de comer. Padecía una enfermedad cardiaca degenerativa y estaba a la espera de un trasplante.
A los pocos días llegó el anhelado corazón, compatible con él y a quirófano fue con gran esperanza y la sonrisa más bonita que jamás vi.
Pocos minutos después le veíamos a través de “la campana”. Allá abajo, en la camilla de quirófano, apenas un niño con el coraje del más grande de los hombres y su sonrisa impertérrita, contestando a todos tímidamente. Envuelto en mil paños verdes, rodeado de mil tubos y aparatos, preparada la extracorpórea y todo el instrumental preciso para tan delicada intervención.
Una multitud de personal, médicos, enfermeras, auxiliares, celadores… cada uno en el puesto correspondiente, pendiente de su trabajo con la mayor coordinación para que todo fuese un éxito.
Desde arriba se veía el trasiego de aquella sala donde un niño se debatía entre la vida y la muerte. Donde todo el equipo trabajaba sin descanso para lograr salvar esa vida que de otro modo estaba condenada.
Muchas horas pasaron y yo pegada al cristal de la campana sin pestañear apenas. Era la primera intervención a la que asistía como espectadora y quedé impactada por la dificultad que entrañaba, por la coordinación de todo el equipo, por ver cómo puede cambiar la vida de una persona en un instante.
Fueron muchas horas de trabajo intenso que tuvieron la recompensa de devolver la vida a un chiquillo que apenas había gozado de ella.
Pasaron las críticas 48 horas tras la intervención y aquel niño iba mejorando cada día. Poco a poco el color volvió a sus mejillas. El anterior tono violáceo tornó por el rosado lleno de vida. Se le retiraron tubos y drenajes y jugó con alegría.
No volví a verle, pero seguro hoy es un hombre con éxito que nunca olvidará el día que volvió a nacer.
Mención especial del jurado
“La mejor enfermera”, por Elena Palma Ayllón (Granada).
¡Qué nervios! ¡Mañana mi primer día de trabajo oficial como enfermera! Siento el corazón golpeándome en el pecho. No puedo dormir. ¡¿Cuantas horas llevo dando vueltas en la cama?! Ni idea… Espero estar a la altura, y hacerlo bien.
Repaso mentalmente las palabras de mi madre de hace tan solo unas horas. Más de 20 años como enfermera le han valido para ganar mucha experiencia.
‘’No tienes que preocuparte, seguro que lo harás muy bien, estas más que preparada para ello.
Solo recuerda siempre lo que esta profesión significa para ti. Porqué decidiste estudiar esto.
Sabes que no es un trabajo cualquiera, que es mucho más. Necesitas esa vocación y pasión que le pones al hacer las cosas que amas. Sabes el sacrificio que supone y que no debes de perder nunca el entusiasmo de seguir aprendiendo y mejorar.
Sabes que cuidar, no es solo un verbo, ni tampoco significa solo colocar vendas y pinchar, sino que deberás dar siempre lo mejor de ti a tus pacientes, saber calmar sus miedos, dar esperanza, cariño… Es ahí cuando comprenderás el valor que tienen las palabras. La tranquilidad que da saber que tendrás a alguien disponible para cuando lo necesites.
Verás también la importancia de la amabilidad, como una sonrisa, y el saber escuchar, ayudan más que cualquier tranquilizante.
Aprenderás a respetar la dignidad de las personas, tanto en vida como a la hora de su muerte.
Explorarás los límites de tu resistencia física y paciencia, cuando pases horas y horas sin dormir. Porque mientras muchos duermen, tú seguirás en pie.
Deberás ser fuerte psicológicamente, pues tus pacientes necesitarán que así sea. ¡Eso no quiere decir que no llores o te emociones! ¡Eres persona y te aseguro que llorarás! Pero nunca debes derrumbarte delante de ellos, porque en la gran mayoría de la ocasiones, serás uno de sus pilares de sustento. Y a pesar de toda la carga emocional que te supondrá esto, deberás aprender a dejar el trabajo fuera de casa, y seguir con tu vida, para así evitar ‘’quemarte’’. Esto es muy importante y te llevara tiempo aprenderlo.
Te aseguro que los hospitales son el sitio donde escuchas las plegarias más sinceras.
Sabes que a mí me gusta decir que la Enfermería es arte y es ciencia, porque tus técnicas deberán ser perfectas o por lo menos que rocen la perfección, pero a su vez, deberás saber humanizarlas al máximo, haciendo así que tu paciente sufra lo más mínimo. No debes olvidar nunca que tratas con personas, no con enfermedades andantes.
Te irás dando cuenta, que a pesar de las sombras de tristeza que produce la enfermedad también suceden momentos de felicidad. Que una persona puede vivir más en una semana que en cinco años. Muchos pacientes, te enseñarán a apreciar la vida, y que los pequeños detalles y el amor son lo que finalmente tiene importancia. Acompañarás a personas que exhalen su último aliento, a la vez que acompañarás a los que lo inspiran por primera vez, observando la magia de este momento, y diciéndote que todo tu sacrificio y trabajo ha merecido la pena.
Porque no hay nada más gratificante que poder ayudarlos en esos momentos tan duros, ver su alivio, o simplemente cuando te dicen: Muchas gracias enfermera. Seguramente sea la gratitud más sincera que recibas en tu vida.
“¡Espero que te sirvan mis consejos y te conviertas en la mejor enfermera de todo el hospital! ‘’
Intento imaginarme a mi madre con su paciencia y bondad infinita, atendiendo paciente a paciente con su mejor sonrisa. Y entre pensamiento y pensamiento, me quedo finalmente profundamente dormida.


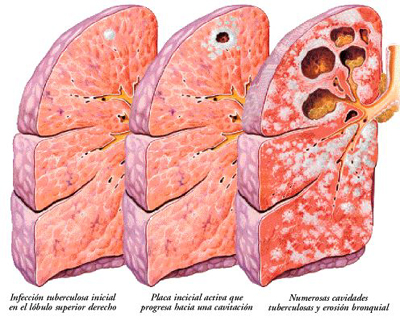
 El punto más importante a destacar en la historia de la tuberculosis tiene lugar en el año 1882, cuando Robert Koch identifica al causante de este mal, un microorganismo al que le puso el nombre de bacilo tuberculoso. El experimento de Koch consistía en una tinción, y a continuación se cultivaba el bacilo para su reproducción tras ser inyectado en animales destinados a la experimentación. Este avance permitió el desarrollo de la investigación, el tratamiento y la cura de esta enfermedad.
El punto más importante a destacar en la historia de la tuberculosis tiene lugar en el año 1882, cuando Robert Koch identifica al causante de este mal, un microorganismo al que le puso el nombre de bacilo tuberculoso. El experimento de Koch consistía en una tinción, y a continuación se cultivaba el bacilo para su reproducción tras ser inyectado en animales destinados a la experimentación. Este avance permitió el desarrollo de la investigación, el tratamiento y la cura de esta enfermedad.